Поджелудочная железа — важнейший орган человеческого организма, и ф ормирование камней вызывает нарушение её основных функций, что приводит к сбою в работе всех органов и систем. Заболевание характеризуется выраженными симптомами и требует незамедлительной медицинской помощи. Лечение, как правило, хирургическое, консервативная терапия проводится на начальной стадии болезни и в послеоперационный период.
Важные сведения о болезни и её стадиях
Формирование камней (конкрементов) в поджелудочной железе — это процесс, который начинается с отложений солей кальция (кальцинатов) в тканях органа с последующим образованием твёрдых камнеобразных структур различной величины — от мелкого песка до крупных камней. Главной причиной этого явления служит застой сока железы на фоне её хронического воспаления.
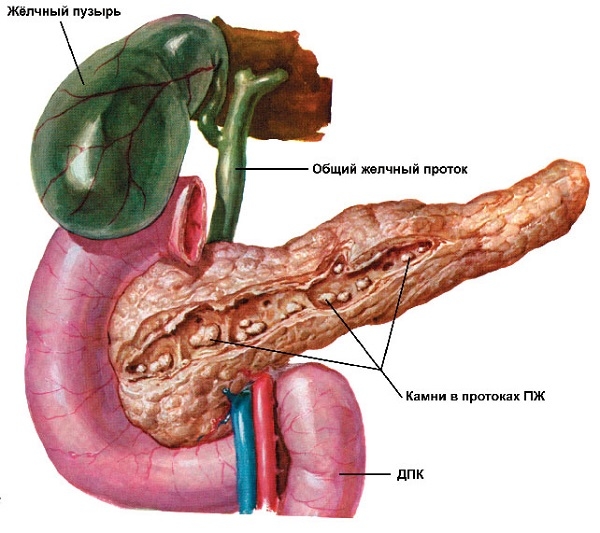
Излюбленными местами образования камней являются крупные протоки и головка, реже они локализуются в хвосте и теле органа. Их формирование приводит к повышению давления в протоках железы, что сопровождается их растяжением и расширением. В результате возникают участки некроза (омертвления) ткани, которые спустя время тоже подвергаются обызвествлению.
Всё это приводит к нарушению основных функций поджелудочной железы:
- Экзокринной или внешнесекреторной. Сбой в выработке пищеварительных ферментов — трипсина, липазы, химотрипсина и альма-амилазы, приводит к нарушению переваривания пищи.
- Эндокринной или внутренне секреторной. Недостаточная или избыточная продукция главного гормона органа — инсулина, способствует возникновению вторичного сахарного диабета.
В медицине процесс образования конкрементов в поджелудочной железе носит название панкреолитиаз или калькулёзный панкреатит. Это довольно редкое заболевание, которое встречается не более чем у 0,75% жителей Земли.
Панкреолитиаз — это хроническое заболевание, не имеющее острой формы. В МКБ он кодируется как К86. 8 и обозначает другие уточнённые болезни поджелудочной железы.
Выделяют три основных стадии его развития:
- Первая. Происходит изменение состава панкреатического сока с образованием белковых сгустков.
- Вторая. Под действием солей кальция и фосфора изменяется химическая структура белковых сгустков.
- Третья. В результате воспаления и присоединения инфекции происходит кальцификация сгустков с возникновением симптомов заболевания.
Кроме образования камней в протоках поджелудочной железы, бывают случаи поражения её паренхимы — ткани, из которой состоит железа.
Причины
Формированию конкрементов в поджелудочной железе способствует воздействие сразу нескольких причин. Основными из них являются:
- Новообразования внутренних органов. Застой панкреатического секрета провоцируют кисты и опухоли железы, а также камни холедоха — общего жёлчного протока.
- Воспалительные процессы желудочно-кишечного тракта и печеночно-желчевыводящей системы. Воспаление поджелудочной железы (панкреатит), желчевыводящих путей (холангит), двенадцатиперстной кишки (дуоденит) и прочие болезни приводят к ускорению процесса кальцификации.
Провоцирующими факторами развития заболевания считается:
- наследственность,
- ожирение,
- нарушение обмена веществ,
- малоподвижный образ жизни,
- курение и алкоголизм,
- возраст старше 40 лет,
- мужской пол,
- гормональные сбои и беременность,
- голодание и длительные диеты,
- сахарный диабет,
- приём медикаментов, особенно оральных контрацептивов.
Половина всех больных имеют отягощённую наследственность, то есть у их ближайших родственников имеются признаки заболевания. Кроме того, оно встречается у каждого второго алкоголика, страдающего алкогольным панкреатитом.
Признаки и осложнения панкреолитиаза

Главным симптомом заболевания является боль. Нередко она отдаёт в область между лопаток или поясницу. Характер боли жгучий, опоясывающий, напоминающий колику. Она может быть как и постоянной, так и приступообразной, длительностью от нескольких минут до нескольких часов. Часто боль возникает на фоне употребления алкоголя или жирных блюд, может усиливаться во время приёма пищи и ощупывания живота.
Помимо болевых ощущений, болезнь характеризуется:
- тошнотой,
- рвотой с примесью жёлчи,
- повышенным слюноотделением,
- стеатореей — жирным калом,
- жжением в пищеводе,
- вздутие живота,
- недомоганием и общей слабостью,
- сильной потливостью.
Прохождение камня из поджелудочной железы в общий жёлчный проток может вызвать признаки механической желтухи, при которой кожа и видимые слизистые оболочки приобретают жёлтый оттенок. В редких случаях, при развитии панкреатической недостаточности, наблюдается снижение веса, астения (бессилие) и истощение.
При уменьшении выработки инсулина на фоне калькулёзного панкреатита появляются признаки сахарного диабета:
- запах ацетона изо рта,
- сухость кожного покрова,
- сильная жажда,
- повышенное образование мочи.
В некоторых случаях панкреолитиаз протекает без каких-либо проявлений.
Длительное отсутствие лечения может вызвать серьёзные осложнения. К ним относятся:
- хронический панкреатит,
- воспаление жировой клетчатки вокруг железы,
- образование кист и гнойных абсцессов,
- закупорка протоков железы с развитием острого инфекционного панкреатита,
- кровоизлияние в паренхиму или протоки органа с образованием некроза.
Диагностика
Распознать калькулёзный панкреатит несложно, несмотря на довольно противоречивые симптомы, которые бывают и у других заболеваний.
Для начала проводят осмотр пациента и изучают его жалобы. Во время пальпации живота отмечается боль при нажатии и напряжённость мышц живота. Визуально определяется:
- белый налёт на языке и его сухость,
- желтушность кожи при миграции конкремента,
- вздутие живота.
Среди лабораторных методов большое значение имеет общий анализ крови, в котором отмечается повышение уровня лейкоцитов и СОЭ (скорости оседания эритроцитов). В кровяной сыворотке повышается концентрация амилазы.
Для подтверждения диагноза используют инструментальные средства диагностики, которые представлены в таблице:
| Метод | Описание |
| Ультразвуковое исследование или ультрасонография |
|
| Обзорная рентгенография |
|
| Компьютерная и магниторезонансная томография |
|
| Ретроградная холангиопанкреатография |
|
Лечение
Терапия панкреолитиаза проводится несколькими способами. Основными из них являются:
- Использование лекарственных препаратов.
- Безоперационные способы удаления камней.
- Хирургическое лечение.
В качестве дополнительного лечения используют народную медицину, а для улучшения самочувствия до и после операции прибегают к диетическому питанию.
Независимо от того, какой метод подходит определённому пациенту, начинают лечение всегда с консервативных методов. В некоторых случаях они дают положительный результат и снимают необходимость в хирургической операции.
Медикаментозные средства

Использование таблеток и других лекарственных препаратов оправдано при лёгком течении заболевания. Кроме этого, особое значение имеет размер конкрементов: в этом случае они должны быть небольшими и иметь правильную форму.
В качестве лекарственных средств применяют:
- Обезболивающие препараты и спазмолитики. Устраняют болевые ощущения во время приступа и снимают спазм протоков.
- Нестероидные противовоспалительные средства. Устраняют воспаление, уменьшают отёк протоков и тканей поджелудочной железы.
- Препараты, растворяющие камни. Используются только для уничтожения мелких камней и песка.
- Ферменты. Из-за недостатка выработки ферментов поджелудочной железой, проводится заместительная терапия специальными препаратами, улучшающими пищеварение.
При отсутствии результата обращаются к более продуктивным методам лечения.
Безоперационные методы
Благодаря постоянному развитию науки и техники, были выведены способы безоперационного удаления камней. Они неинвазивные, то есть используются без нарушения целостности кожного покрова или тканей организма.
Эти процедуры имеют множество преимуществ:
- легко переносятся пациентами,
- не требуют длительной госпитализации,
- снижают вероятность развития послеоперационных осложнений и инфекций.
Безоперационные методы удаления конкрементов представлены в таблице:
| Метод | Описание |
| Дистанционная ударно-волновая литотрипсия |
|
| ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) |
|
| Лазерная литотрипсия |
|
Хирургическое вмешательство
Показаниями к проведению операции являются:
- длительное поражение органа, сопровождающееся частыми и сильными приступами,
- тяжёлое состояние пациента,
- отсутствие эффекта от применения обезболивающих препаратов,
- серьёзное нарушение функций поджелудочной железы.
Щадящим методом хирургического удаления камней считается лапароскопия. Её суть заключается во введении в полость живота хирургического инструментария и лапароскопа через маленькие надрезы брюшной стенки. Метод отличается малым травматизмом и минимальным количеством осложнений.
Иногда удаление конкрементов проводится путём проведения панкреатомии, предполагающей рассечение кожных покровов и самой железы.
Если во время операции обнаруживается большое количество кальцинатов, не подлежащий удалению, то орган удаляют полностью. В этом случае, больной пожизненно обязан принимать ферментные препараты и инсулин.
Диетотерапия

Диетическое питание при калькулёзном панкреатите должно отвечать следующим требованиям:
- питаться небольшими порциями через равные и короткие промежутки времени,
- исключить голодание и переедание,
- последний приём пищи должен быть за два часа до сна,
- рацион должен состоять из тушёных, варёных или приготовленных на пару блюд,
- отказ от жареных, солёных, жирных и острых продуктов и блюд, вызывающих вздутие живота,
- включить в меню кисломолочные продукты с низкой концентрацией жира и богатых клетчаткой овощей,
- выпивать не менее 1,5 литров воды в сутки,
- желательно не употреблять в пищу белки одновременно с углеводами.
Список разрешённых и запрещённых продуктов представлен в таблице:
| Разрешённые | Разрешённые в ограниченном количестве | Запрещённые |
|
|
|
Примерное меню на три дня:
- Первый день.
- Завтрак: разваренная гречневая каша, сырники из нежирного творога.
- Обед: овощной суп, яблочный компот.
- Ужин: белковый омлет с овощами, кефир.
- Второй день.
- Завтрак: пюре морковно-картофельное, куриные котлеты на пару, слабо заваренный чай с мёдом.
- Обед: мясное или рыбное суфле, тушёный овощной гарнир, морс.
- Ужин: творожная запеканка, кефир.
- Третий день.
- Завтрак: рисовая каша, овощной салат, заправленный растительным маслом, слабый чай с мёдом.
- Обед: молочный вермишелевый суп, компот.
- Ужин: тушёное куриное филе, овощной салат, несладкий чай.
Народная медицина

Средства народной медицины могут существенно улучшить самочувствие больного. Но важно помнить о том, что самолечение принесёт больше вреда здоровью, поэтому использование настоев, отваров и прочих продуктов народного лечения необходимо согласовать с лечащим врачом.
Наиболее действенные народные средства представлены в таблице:
| Ингредиенты | Способ приготовления | Способ применения |
|
|
|
|
|
|
|
|
|
|
|
|
Прогноз и профилактика
Прогноз при панкреолитиазе довольно благоприятный, но исход заболевания напрямую зависит от своевременного проведения лечебных мероприятий. Кроме этого, на результат оказывают влияние сопутствующие болезни и осложнения.
В целом хирургическое удаление камней приводит к улучшению состояния 85% пациентов, а летальность в послеоперационном периоде не превышает 2%.
Специальных методов профилактики калькулёзного панкреатита не существует. Но уменьшить вероятность возникновения камней можно, если придерживаться некоторых рекомендаций:
- Соблюдать специальную диету при отягощённой наследственности.
- Вести здоровый образ жизни — отказаться от вредных привычек, незначительно увеличить физическую нагрузку, гулять на свежем воздухе.
- Своевременно лечить воспалительные заболевания кишечника, жёлчного пузыря и поджелудочной железы.
- Регулярно контролировать концентрацию фосфора и кальция в крови.
Камни в поджелудочной железе могут принести немало страданий больному, поэтому необходимо заботиться о своём здоровье и соблюдать профилактические рекомендации. Если же болезнь всё-таки настигла, то современные методы диагностики способны вовремя выявить заболевание, а правильное лечение — избавить от конкрементов. Но нельзя забывать про диету — правильное питание улучшит самочувствие и предотвратит рецидив.