Миоклоническая форма эпилепсии характеризуется припадками, при которых не возникает физических болевых ощущений.
Такое заболевание в основном затрагивает детей, хотя в редких случаях и в определенных видах проявляется у взрослых 20-30 лет.
Болезнь чаще носит врожденный характер, но может развиваться у здоровых детей под действием определенных внешних и внутренних факторов.
Описание
Заболевание в МКБ-10 обозначается кодом G40.4.
Патология в основном проявляется в возрасте 13-18 лет и характеризуется миоклоническими приступами, которые выражаются в непроизвольных подергиваниях или активности, приступы при этом всегда затрагивают парные органы в верхней части тела.
 Реже судороги наблюдаются в нижних конечностях.
Реже судороги наблюдаются в нижних конечностях.
Основная форма болезни – миоклонус-эпилепсия, которая представляет собой наследственное поражение центральной нервной системы, за счет чего и случаются миоклонические припадки.
Также известна форма юношеской миоклонической эпилепсии, которая называется синдром Янца.
Это генерализованная доброкачественная форма патологии, которая возникает на фоне возрастных трансформаций в организме.
Наиболее подвержены риску развития такого недуга лица в возрасте от 8 до 25 лет, но чаще всего в группу риска входят дети 12-15 лет.
Все проявления миоклонической эпилепсии в зависимости от происхождения можно условно разделить на три группы:
- симптоматическая. Заболевание является следствием других патологических процессов в организме,
- идиопатическая. Патология передается наследственным путем и проявляется в детском или подростковом возрасте,
- криптогенная. Точно определить этиологию таких заболеваний не удается. Такие формы эпилепсии наиболее тяжело поддаются медикаментозному лечению.
Некоторые криптогенные формы со временем переходят в одну из двух других групп, так как с развитием уровня диагностической медицины иногда становится возможным определение причины развития болезни.
Формы и стадии миоклонуса
Заболевание классифицируется в зависимости от степени тяжести и сопутствующей симптоматики и может относиться к одному из следующих видов:
Доброкачественная МЭ младенцев
 Происхождение болезни не всегда удается определить. Основным признаком ДМЭМ являются припадкообразные сокращения мышц шеи, конечностей и головы.
Происхождение болезни не всегда удается определить. Основным признаком ДМЭМ являются припадкообразные сокращения мышц шеи, конечностей и головы.
Такие припадки случаются у детей в возрасте от полугода до трех лет два-три раза в день и длятся не более трех секунд, поэтому обратить внимание на наличие заболевания не всегда удается своевременно.
Данная форма легче всего поддается лечению, но при полном отсутствии возможно проявление осложнений в виде отставания в развитии психомоторных функций.
Тяжелая (синдром Драве)
Эта патология также носит название «синдром Драве» по имени французского врача Шарлотты Драве.
Заболевание поражает одного из 40 000 младенцев и считается очень редкой формой и также в основном имеет неопределенную этиологию.
Принято считать, что патология проявляется на фоне воспалительных процессов в ЦНС, что приводит к нарушению проводимости мозговых импульсов, отсюда и эпилептические припадки.
Признаки заболевания становятся очевидны в возрасте до одного года.
Болезнь Унферрихт-Лундборга
 Преимущественно наследственная форма, которая проявляется в быстро прогрессирующих и учащающихся эпилептических припадках (в основном они развиваются при воздействии внешних раздражителей).
Преимущественно наследственная форма, которая проявляется в быстро прогрессирующих и учащающихся эпилептических припадках (в основном они развиваются при воздействии внешних раздражителей).
Болезнь тяжело поддается лечению и в основном применяется симптоматическая терапия, которая при удачном стечении обстоятельств позволяет почти полностью замедлить развитие патологии, но окончательное ее устранение невозможно.
Симптоматика недуга проявляется в период от 5 до 16 лет или позже, и сначала эпилептические припадки как таковые отсутствуют: у ребенка наблюдается только подергивание мимических лицевых мышц, что часто ошибочно воспринимается как нервный тик.
С возрастом подергивания переходят на мышцы плечевого пояса и на верхние конечности, и спровоцированы такие приступы могут быть такими внешними факторами, как резкие вспышки света, стрессовые ситуации и резкие чрезмерные физические нагрузки.
При отсутствии лечения с годами развиваются такие осложнения, как нарушения речи, поражения мышц лица, атаксия и тремор.
С красными рваными волокнами
Заболевание также обозначается аббревиатурой MERRF (myoclonic epilepsy, ragged-red fibres).
Если другие формы были описаны преимущественно в конце XIX века, то данный вид патологии является относительно «новым»: впервые его официально признали в 1980 году.
Заболевание возникает как следствие мутаций в транспортной РНК лизина, передающихся по материнской линии.
При таком нарушении транспортная РНК передает внутри клеток неточную информацию, что приводит к нарушению клеточной деятельности, а она в свою очередь является причиной такого неврологического поражения, как эпилепсия.
 Заболевание MERRF является единственным в группе, которое может проявляться не только у детей, но и у взрослых людей до самой старости.
Заболевание MERRF является единственным в группе, которое может проявляться не только у детей, но и у взрослых людей до самой старости.
Патология быстро прогрессирует и проявляется в виде эпилептических припадков и судорог, деменции, ухудшению с годами слуха и зрения, но своевременное симптоматическое лечение дает положительные результаты в большинстве случаев.
Причины возникновения у взрослых и детей
Сегодня чаще говорят о наследственных причинах развития миоклонической эпилепсии, особенно если речь идет о младенческих формах.
Удалось выявить определенные гены, в которых локализуются патогенные участки, при передаче которых и развивается заболевание, но это далеко не все возможные фрагменты ДНК, при мутациях в которых может появиться такая болезнь.
В целом недуг всегда обусловлен генетическими нарушениями, но передаваться они могут не только наследственным путем, но и на фоне следующих болезней и провоцирующих факторов:
- воздействие на плод во время беременности токсических веществ, попадающих в организм матери при курении, употреблении алкоголя и наркотических или лекарственных препаратов,
- внутриутробное инфицирование (особенно вирусами, которые способны легко нарушать структуру генов),
- воздействие радиации на плод.
Патология может развиваться в эмбрионе и при сахарном диабете или патологиях легких и сердца, которые у будущей матери протекают в хронической форме. В таких случаях часто происходят сбои в формировании центральной нервной системы плода.
Три этапа течения
 Вне зависимости от формы, заболевание развивается в три этапа.
Вне зависимости от формы, заболевание развивается в три этапа.
Первый – эпилептически-титаниформный – проходит в течение нескольких лет, на протяжении которых развиваются и прогрессируют эпилептические припадки.
Дополнительными симптомами являются нарушения психики, при которых пациент часто испытывает беспричинный страх, приступы могут сопровождаться болезненными спазмами, у человека повышается потливость. Припадки всегда проходят без потери сознания.
Второй период – миоклонический-эпилептический. Его развитие тоже занимает годы, а приступы хотя и не оказывают существенного негативного влияния на жизнедеятельность, распространяются не только на мышцы лица, но и на другие части тела, поражая целые группы мышечных волокон.
В тяжелой стадии развития этого этапа человек утрачивает способность обслуживать себя самостоятельно, нарушается ориентация в пространстве. Приступы эпилепсии могут быть спровоцированы любым резким звуком или вспышкой света.
Таким людям противопоказано употребляь алкоголь, так как приступы могут возникать под действием спиртного. В целом они могут появиться в любое время даже при эмоциональном напряжении, и единственное время, когда приступы исключены – это ночной сон.
Последняя, терминальная стадия, отличается усиливающимися описанными симптомами, но при этом у пациента происходят серьезные нарушения психики.
Обычно когнитивные функции не утрачиваются полностью, но у человека явно заметны расстройства памяти и речи, и иногда таких людей можно принять за слабоумных.
Симптоматика заболевания
 При такой форме эпилепсии неспециалисту достаточно сложно определить, что у пациента начался припадок, особенно на начальных стадиях.
При такой форме эпилепсии неспециалисту достаточно сложно определить, что у пациента начался припадок, особенно на начальных стадиях.
Но если припадки случаются – им предшествует непроизвольное подергивание верхних конечностей и сокращение мышц лица, шеи и головы, при этом пациент находится в сознании.
Наиболее вероятное время развития припадков – раннее утро, сразу после пробуждения.
Припадки могут случаться раз в день или раз в несколько месяцев, интенсивность таких приступов может быть разной – от подергиваний века глаза до сильных судорог верхних конечностей.
Узнайте больше о видах и формах эпилепсии:
- генерализованной и абсансной,
- роландической и фокальной,
- джексоновской и кожевниковской,
- парциальной и височной,
- ночной, врожденной и приобретенной,
- алкогольной и фармакорезистентной.
Типы припадков
Припадки при данном заболевании развиваются не всегда, но если они случаются – их всегда можно классифицировать следующим образом:
- Миоклонические. Проявляются в виде подергиваний рук, мышц плечевого пояса и шеи, подергивания глаз и век. В течение дня (за исключением утренних часов) такие припадки могут не проявляться, но к вечеру в случае сильной усталости и переутомления они возникают.
- Тонико-клонические. Такие приступы внешне выглядят так же, как миоклонические, но отличаются по природе происхождения: они возникают при нарушениях мозговой деятельности, связанных с неправильным режимом сна.
- Абсансы. Вид припадков, при котором пациент теряет сознание на несколько секунд, и в течение этого времени исчезают и судорожные проявления.
Определить тип может только специалист в условиях стационара, но для оказания первой помощи этого и не требуется от случайных свидетелей припадка.
От них требуется выполнить все предписания, касающейся первой помощи эпилептикам, и вызвать врача.
Диагностика
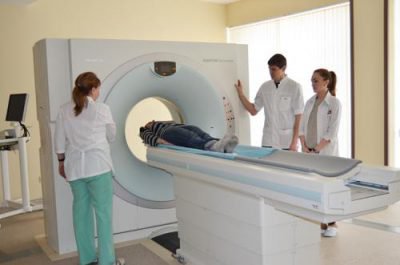 Лечение эпилепсии и ее диагностика – сложные процессы, которые требуют участия невролога и психиатра.
Лечение эпилепсии и ее диагностика – сложные процессы, которые требуют участия невролога и психиатра.
Но при подозрении на миоклоническую форму в первую очередь необходимо выполнить полное обследование, чтобы становить тип и степень тяжести патологи и разработать корректный терапевтический курс.
Для этого в обязательном порядке выполняются следующие процедуры:
- Проводится сбор анамнеза: опрашивается сам пациент и его близкие родственники с целью выявления случаев неврологических расстройств в роду (для определения возможной передачи патологии генетическим путем).
- Выполняются МРТ и КТ головного мозга. Выполняются для обнаружения и оценки нарушений структур головного мозга.
- Замеряется уровень электрической активности головного мозга с помощью электроэнцефалографии.
На основании полученных результатов назначаются соответствующие терапевтические процедуры.
Схема лечения
Эффективность миоклинической эпилепсии в настоящее время низкая, и даже в случае успешного подбора медикаментозных препаратов лучшим исходом будет купирование симптомов, но не полное устранение проблемы.
Медикаментозное лечение является основной, но не единственной формой лечения. В данном случае наиболее эффективно применение противосудорожных препаратов:
- Клоназепам,
- Фенобарбитал,
- Конвулекс,
- Бензонал,
- Депакин.
При малой эффективности таких средств может быть уместным применение ноотропов – Пирацетама или Пантогама.
Обычно такое лечение длится как минимум два года, и учитывая, что все используемые препараты обладают показателем токсичности как минимум выше среднего, пациентов и их родственников заранее предупреждают о возможных осложнения и побочных эффектах.
 В связи с такими рисками врачи никогда не ориентируются исключительно на медикаментозное лечение, и помимо устранения судорог проводится семейная и социальная терапия, корректируется режим бодрствования и сна.
В связи с такими рисками врачи никогда не ориентируются исключительно на медикаментозное лечение, и помимо устранения судорог проводится семейная и социальная терапия, корректируется режим бодрствования и сна.
Часто пациенту требуется устранение физиологических причин развития припадков (в том числе – удаление образований в области головного мозга: примерно в 10% случаев болезнь возникает на фоне появления таких опухолей).
Первая помощь при приступе
На поздних стадиях такого заболевания у пациента могут случаться серьезные припадки и приступы, в том числе – и в общественных местах, при этом человек может оказаться не в состоянии помочь себе самостоятельно.
Если свидетелем эпилептических приступов становятся посторонние – с их стороны необходимы следующие действия:
- Больного необходимо перевернуть на спину и подложить под его голову свернутую одежду или сумку.
- Во время сильных припадков следует удерживать конечности человека, чтобы он в бессознательном состоянии не нанес вред себе или окружающим.
- Следует зафиксировать время начала приступа: для миоклонической формы характерны приступы длительностью около десяти минут. В течение этого времени человека нельзя поднимать на ноги или усаживать.
Купировать такое состояние на месте невозможно, поэтому во время оказания такой первичной помощи кто-то должен обязательно вызвать «Скорую помощь».
О миоклонической эпилепсии в этом видео:
Осложнения, прогнозы и профилактика
Прогнозы лечения заболевания – умеренно-благоприятные, если терапию начать своевременно. В таких случаях возможно практически полное устранение симптоматики и припадков до уровня локальных нервных тиков.
Формально можно сказать, что в этом случае эпилепсия вылечена, но если терапия проводится с запозданием или назначаются неправильные препараты – средняя продолжительность жизни пациента составляет около 20 лет (хотя некоторые доживают до глубокой старости даже с сильными припадками).
К летальным исходам в таких случаях приводят осложнения эпилепсии: это пневмония, кахексия и другие присоединенные патологии.
 Младенческие формы патологии чреваты нарушения психики и отставанием детей в интеллектуальном развитии.
Младенческие формы патологии чреваты нарушения психики и отставанием детей в интеллектуальном развитии.
Особых действенных профилактических рекомендаций, которые позволили бы избежать развития болезни, не существует, но снизить риск этого можно, если в детском возрасте ограничивать потребление кофеиносодержащих продуктов и употреблять в пищу больше фруктов и овощей, которые богаты растительной клетчаткой.
Миоклонические припадки иногда свойственны здоровым людям. Часто они наблюдаются при серьезных физических нагрузках (нередко это можно заметить у спортсменов), но если такое происходит у взрослых – в основном причин для беспокойства нет.
Но если такие признаки, как подергивание глаз, мышц лица и рук наблюдаются в детском возрасте и без очевидных предпосылок – следует показать ребенка врачу.
Возможно, это позволит вовремя распознать болезнь и начать лечение, благодаря которому патологические осложнения будут ведены к минимуму.
Об ошибках в лечении миоклонической эпилепсии в этом видео: