Время вынашивания ребёнка — значимый период в жизни каждой женщины. Происходит формирование организма будущего человека, но иногда пребывание плода в материнской утробе знаменуется различными сложностями, последствия которых обнаруживаются позже. К таким проблемам относится ретинопатия, которая часто встречается у недоношенных детей. Как предупредить возникновение патологии и справиться с нею, если расстройство уже обнаружено?
Что такое ретинопатия у недоношенных детей
Ретинопатия — патологическое состояние, при котором нарушено развитие сетчатки глаз. Пока плод находится в утробе матери, его состоянию ничто не угрожает. Преждевременные роды приводят к прекращению процесса формирования организма, поэтому некоторые органы не полностью развиты. В итоге в глазных яблоках малыша отсутствуют сосуды, что может привести в дальнейшем к потере зрения по причине отслоения сетчатки.
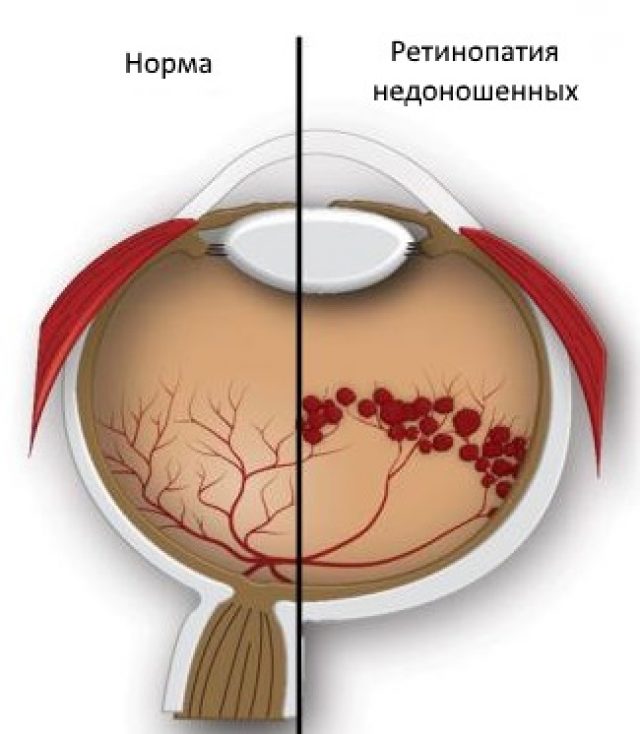
Ретинопатия у недоношенных детей связана с нарушением формирования сосудов в глазном яблоке
Организм ребёнка стремится компенсировать этот недостаток, запуская механизмы восстановления. Однако по причине слабости новообразовавшихся сосудов велика вероятность их разрыва, что увеличивает риск появления кровоизлияний и других осложнений.
Это интересно! Сосуды сетчатки глаз начинают формироваться на 15–16 неделе беременности, а к 36–40 неделям развитие заканчивается.
Согласно данным статистики, примерно у 20% детей, появившихся на свет раньше срока, встречается ретинопатия. Тяжёлая форма патологии обнаруживается в 8% случаев.
Видеоролик о развитии ретинопатии
Классификация патологии
Выделяют 2 формы ретинопатии — активную и рубцовую. В первой ситуации сохраняется возможность самоизлечения, если малыш правильно развивается, ему обеспечен необходимый уход, и сетчатка продолжает формироваться. В случае с рубцовой формой прогнозы не всегда благоприятны — без хирургического вмешательства не обойтись.
Для патологии характерны 5 стадий развития:
- Активная форма:
- 1 стадия — возникает разделительная (демаркационная) линия, которая расположена между зрелой сетчаткой и зоной без сосудов,
- 2 стадия — разделительная линия начинает утолщаться и становится грубой. Образуется гребень, возвышающийся над сетчаткой,
- 3 стадия — формируются новые сосуды, прорастающие к центру глаза. При нормальном развитии подобное не встречается.
- Рубцовая форма:
- 4 стадия — начало отслоения сетчатки. Стекловидное тело изменяется, в результате чего становится непрозрачным, трансформируясь в рубец,
- 5 стадия — полное отслоение сетчатки глаза. Расширяется зрачок, который приобретает сероватый оттенок.
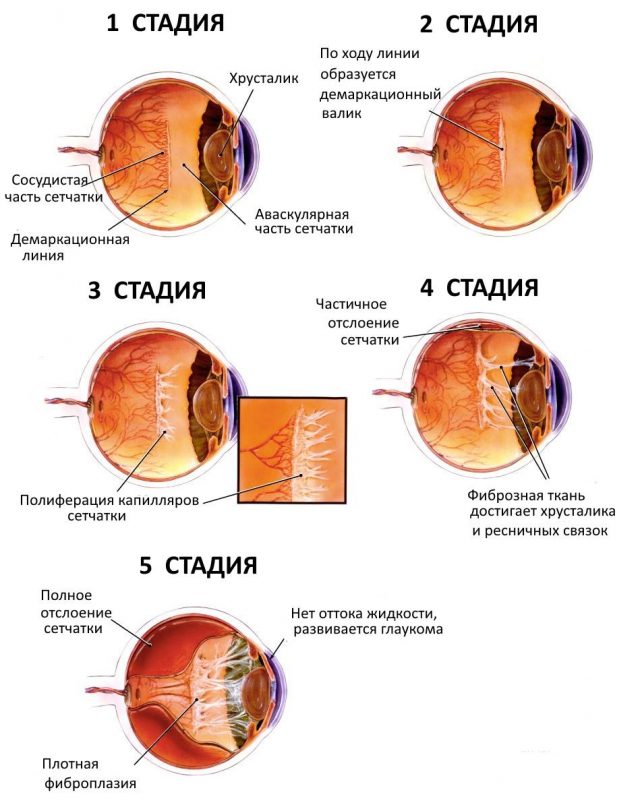
При типичном развитии ретинопатии заболевание последовательно проходит через 5 стадий
Кроме того, у каждого четвёртого ребёнка, имеющего ретинопатию, возникает злокачественная форма патологии. Она представлена быстрым развитием, а разделение на этапы слабовыраженно. Для нетипичной формы характерны следующие типы:
- задняя агрессивная форма — патология с быстрым развитием, представляет наибольшую опасность для ребёнка. Ретинопатия в этом случае связана с распространением сосудов до появления разделительной линии. Встречается в 15–30% случаев, при этом эффективность лечения равна 50%,
- пре-«плюс болезнь» — пограничное состояние, находящееся между развитыми сосудами и патологическими изменениями, характерными для «плюс-болезни». Представлено повышенной сосудистой активностью,
- «плюс болезнь» — ускоренная форма с быстрым течением активной фазы, завершающейся отслоением сетчатки и другими осложнениями.
Обратите внимание! При типичном развитии ретинопатии первые изменения заметны спустя месяц после рождения. Симптомы появляются постепенно: заболевание достигает 3 стадии через 4 месяца, а начало рубцовой формы приходится на 1 год.
Причины возникновения и факторы риска
Длительное время специалисты считали, что причина возникновения ретинопатии недоношенных связана с пребыванием малыша в кувезе — специальном приспособлении для выхаживания ребёнка. На этом этапе младенцу подаётся кислород, концентрация которого достигает высоких значений. Из-за этого нарушаются обменные процессы в сетчатке, поэтому она заменяется соединительной и рубцовой тканью. Масла в огонь подливала официальная статистка: наибольшее число детей с ретинопатией встречается в странах, обладающих развитой медициной.
На сегодняшний день выявлено, что пребывание малыша в кувезе и высокая концентрация кислорода не являются единственными причинами формирования патологии. На развитие органов зрения ребёнка также влияют:
- генетическая предрасположенность,
- вредные привычки матери во время вынашивания плода,
- воздействие солнечного света и внешнего освещения на несформированную сетчатку новорождённого.
Факторами риска являются:
- длительное нахождение в кувезе — более 3 суток,
- масса тела менее 1400 г,
- осложнения во время родов: травмы, кровоизлияние в мозг, асфиксия и гипоксия,
- инфекции, перенесённые матерью в период беременности,
- рождение на 26–28 неделях,
- патологии сосудов головы, а также дыхательной, нервной и кровеносной систем.
Длительное пребывание ребенка в кувезе — одна из причин возникновения ретинопатии
Симптомы патологии
Признаки, указывающие на ретинопатию, сложно обнаружить своевременно. Это связано с тем, что симптомы патологии редко появляются сразу после рождения малыша, поэтому детей, появившихся на свет раньше запланированного срока, обязательно осматривает офтальмолог.
Первые признаки ретинопатии
Несмотря на сложности в обнаружении симптомов, всё же существуют своеобразные сигналы, по которым можно определить необходимость обращения к врачу. Первыми причинами для беспокойства являются такие признаки:
- малыш наблюдает за предметами одним глазом,
- обнаружено косоглазие, которое раньше отсутствовало,
- закрытие одного глаза не вызывает беспокойства, но если принудительно закрыть второй, то кроха начинает капризничать,
- младенец не замечает удалённые объекты и не обращает на них внимания,
- ребёнок подносит игрушки и другие предметы близко к глазам,
- моргание осуществляется одним глазом (может наблюдаться постоянно).
Симптомы по стадиям развития заболевания — таблица
| Стадии | Симптомы |
| 1 |
|
| 2 |
|
| 3 |
|
| 4 |
|
| 5 |
|
Диагностика патологии
Для обнаружения расстройства следует посетить офтальмолога. Во время осмотра используется препарат Атропин, направленный на расширение зрачка. Для фиксации век применяются детские расширители, позволяющие сделать диагностику удобной и безопасной как для врача, так и для ребёнка. После выполненных действий используется аппарат бинокулярной офтальмоскопии, помогающий зарегистрировать патологические изменения.
Обратите внимание! Осмотр целесообразно проводить при достижении ребёнком возраста 3–4 недели, когда появятся первые заметные изменения типичной формы ретинопатии, но есть исключение — атипичный тип патологии, симптомы которой могут возникать быстрее.
Кроме названного способа исследования, могут использоваться и другие методики:
- ультразвуковая диагностика — назначают при обширных кровоизлияниях или помутнении стекловидного стекла, так как названные факторы мешают проведению обследования с помощью иных средств,
- цифровая ретиноскопия — изучают состояние сосудов глаза,
- электроретинография — оценивают функциональное состояние сетчатки,
- оптическая когерентная томография — исследуют оболочки глаз.
Рекомендуется посещать врача каждые 2 недели, что позволит своевременно выявить нежелательные изменения. Если ретинопатия была диагностирована, то частота исследований будет зависеть от типа патологии и состояния пациента:
- активная форма — каждую неделю,
- задняя агрессивная форма и «плюс болезнь» — каждые 3 дня,
- регресс болезни — раз в 6–12 месяцев до достижения ребёнком возраста 18 лет (для исключения осложнений),
- рецидивы заболевания — раз в год.
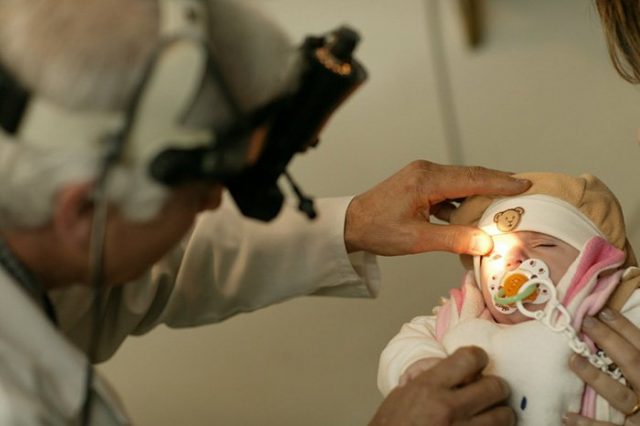
Частота проведения диагностики ретинопатии зависит от формы и стадии болезни
Лечение ретинопатии недоношенных
В настоящее время не существует единого подхода к лечению ретинопатии недоношенных, так как этот процесс зависит от многих условий. Одни врачи предполагают, что оперативное вмешательство необходимо на 3 стадии, а на начальных этапах требуется наблюдение и консервативная терапия. Их оппоненты настаивают на более раннем вмешательстве хирурга с целью профилактики — на 2, а то на 1 стадии.
Тем не менее преобладающей является первая точка зрения. Дело в том, что на начальных фазах развития ретинопатии существует высокая вероятность регресса патологии, требуется лишь контролировать состояние ребёнка. Поэтому использование хирургического метода лечения целесообразно на 3 и последующих стадиях, когда обратный процесс развития маловероятен.
Консервативное лечение
Консервативная методика подходит для лечения ранних (1–2) стадий ретинопатии. С целью поддержания здоровья ребёнка используются следующие группы лекарств:
- Гормональные капли (Максидекс, Пренацид, Дексаметазон). Используются при активизации патологического процесса.
- Антиоксиданты (Аскорбиновая кислота, Эмоксипин). Применяются для защиты стенок сосудов глаза от негативного воздействия кислорода.
- Ангиопротекторы (Дицинон, Этамзилат). Назначаются для укрепления сосудов, предотвращая кровоизлияния в стекловидное тело и сетчатку.
Обратите внимание! Использование медикаментозной терапии осложняется возрастом пациентов, так как для лечения маленького ребёнка трудно подобрать подходящую дозу препарата, поэтому самостоятельное применение подобных средств без разрешения врача не допускается!
Во время консервативного лечения также используются препараты, содержащие витамин E. Хотя специалисты не выявили его эффективности в профилактике патологии, применение подобных средств может быть обоснованным, так как они помогают снизить тяжесть заболевания. Кроме того, лекарства с витамином E обладают антиоксидантным свойством, что в совокупности с другими препаратами позволит добиться положительного результата. Примером подобного средства является Альфа-Токоферола ацетат.
В период регресса патологии или во время восстановления после ретинопатии может назначаться физиотерапия. В этом случае используют следующие методы:
- магнитостимуляцию — улучшает процесс восстановления,
- электрофорез с антиоксидантами — повышает степень проникновения указанных лекарственных средств,
- электростимуляцию — нормализует процесс обмена веществ и улучшает кровообеспечение глазного яблока.
Дополнительным способом лечения является массаж, назначаемый также после регресса ретинопатии. Процедура осуществляется 10–15 минут в день. Представленная методика назначается педиатром и только с разрешения окулиста.
Фотогалерея препаратов для лечения ретинопатии
Дицинон — ангиопротектор, положительно влияющий на сосуды
Максидекс — кортикостероидный препарат, помогающий справиться с патологическим процессом
Пренацид устраняет воспалительный процесс
Эмоксипин защищает стенки сосудов от пагубного воздействия кислорода
Этамзилат предотвращает кровоизлияния в сетчатку глаза
Дексаметазон — гормональные капли для глаз
Хирургическое вмешательство
После достижения патологией 3 стадии возникает вопрос о назначении хирургического вмешательства. В этом случае врачи могут использовать следующие способы проведения операции:
- криохирургическая коагуляция — применение жидкого азота в тех частях сетчатки, в которых ещё не возникли сосуды. В результате рубцовая ткань перестаёт формироваться, ретинопатия начинает регрессировать,
- лазерная коагуляция — создание рубца в проблемном месте сетчатки, что становится препятствием для разрастания сосудов. Данная методика предпочтительнее криохирургической коагуляции, так как применение лазера менее опасно и редко сопровождается побочными явлениями,
- циркулярное пломбирование склеры — использование так называемой заплатки в месте отслоения сетчатой оболочки, после чего к этому участку подтягивают сетчатку,
- трансцилиарная витрэктомия — иссечение изменённого патологией стекловидного тела и рубцов, возникших на поверхности сетчатой оболочки. Это позволяет добиться ослабления степени натяжения и неполного отслоения — помогает сохранить зрение частично. Если отслоение было полным, то вероятность благоприятного исхода очень мала.
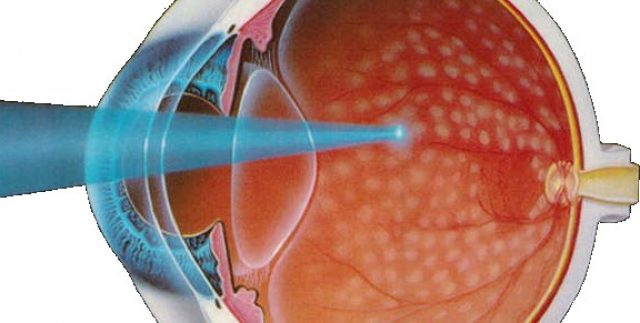
Лазерная коагуляция помогает предотвратить разрастание сосудов
Прогнозы лечения
В 80% случаев развития 1–2 стадии ретинопатии заболевание успешно проходит самостоятельно. В этот период достаточно держать ситуацию под контролем, регулярно посещая врача для проведения диагностики.
Сохраняется высокая вероятность выздоровления и на 3 этапе развития патологии, где может успешно использоваться лазерная или криохирургическая коагуляция. Эффективность этих методов зависит от времени проведения вмешательства: если операция осуществлена в течение 2 суток после выявления ретинопатии, то вероятность благоприятного исхода достигает 50–80%.
При достижении 4 стадии применяют склеропломбировку, и в случае успешного завершения вмешательства зрение малыша заметно улучшается. Если метод не помог, то остаётся витрэктомия, результативность которой также зависит от времени проведения процедуры: чем раньше выполнена операция, тем больше шансов у ребёнка сохранить зрение.
Обратите внимание! Наибольшую эффективность оперативное вмешательство имеет на первом году жизни малыша.
На 5 стадии присутствуют значительные изменения, поэтому после удачного завершения лечения у ребёнка появится возможность ориентироваться в пространстве и следить за объектами, находящимися на очень близком расстоянии, но не более того.
Последствия и осложнения
Даже после успешного завершения операции сохраняется вероятность возникновения осложнений. Риск наступления негативных явлений особенно велик при несвоевременно начатой терапии или после тяжёлого течения ретинопатии. Такими последствиями могут быть:
- глаукома,
- дистрофия глаз,
- косоглазие,
- катаракта,
- отслойка сетчатки,
- миопатия (близорукость),
- амблиопия — ухудшение зрения, которое невозможно исправить линзами и очками,
- астигматизм.
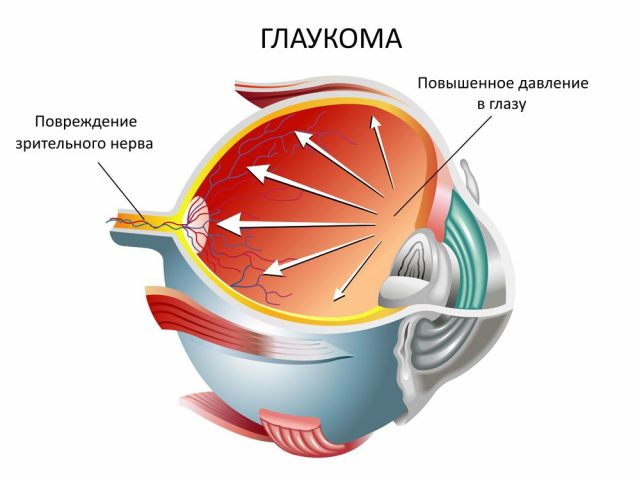
Глаукома — одно из последствий запоздалого или неправильного лечения ретинопатии
Поэтому после лечения ребёнок должен быть под контролем специалистов, которые будут проводить регулярную диагностику.
Обратите внимание! Поводом для обращения за оформлением инвалидности является несоответствие остроты зрения малыша установленным нормам, особенно после проведённых лечебных мероприятий.
Профилактические мероприятия
Профилактические меры аналогичны действиям, осуществляемым для предотвращения развития иных патологических процессов. Необходимо:
- посещать регулярно врача для контроля над состоянием малыша,
- вести здоровый образ жизни, что особенно касается будущей матери,
- избегать во время беременности нагрузок и стрессов, которые могут стать причиной преждевременных родов.
Это важно! Если после появления ребёнка на свет имеется необходимость в использовании оксигенотерапии, то мероприятие осуществляется с обязательным контролем степени насыщения кислородом — нельзя допускать превышения допустимых значений концентрации.
Здоровье ребёнка — в руках его родителей, поэтому нельзя допускать ухудшения ситуации, когда речь идёт о самом дорогом. При появлении первых симптомов сразу обращаются за помощью к врачу, ведь ждать появления серьёзных признаков — опасное мероприятие.