Паранефрит — гнойное воспаление околопочечной клетчатки — чаще всего поражает людей с хроническими или острыми заболеваниями почек. Редко может возникать самостоятельно. Боли в пояснице, напряжённость мышц и выпячивание в этой области на фоне общей слабости, одышки, резкого повышения температуры до высоких цифр и нарастающих признаков интоксикации организма — сигналы к немедленному обращению за медицинской помощью. Воспаление лечится в условиях стационара и быстро прогрессирует без адекватной терапии, угрожая жизни больного.
Что такое паранефрит
Инфекционный воспалительный процесс в жировой клетчатке, окружающей почки, называют паранефритом. В подавляющем большинстве случаев (8 из 10) патология развивается из-за распространения гнойного воспаления от почечной ткани (вторичный паранефрит). И лишь в небольшом проценте случаев — воспалительный процесс начинается непосредственно в жировой ткани (первичный паранефрит). Заболевание в основном обнаруживают у молодёжи и лиц средних лет, оно редко встречается в детском и пожилом возрасте. Характерным является поражение левой почки, реже — обеих.
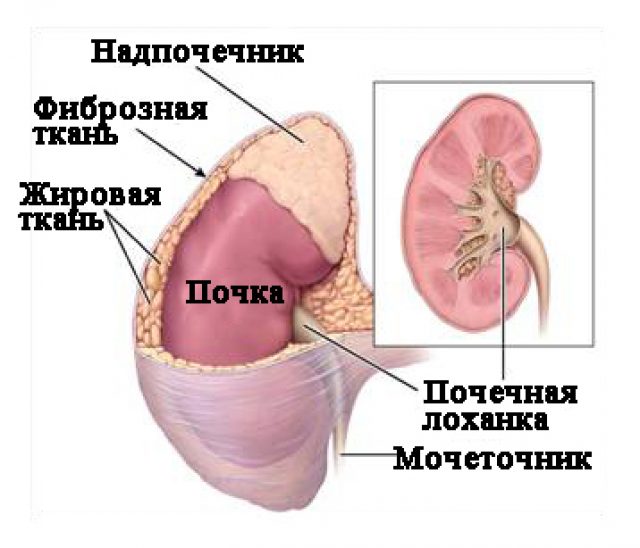
Снаружи почки окружены слоем жировой клетчатки (жировая капсула), выполняющим защитную функцию
Происхождение заболевания
Причиной крайне редкого первичного паранефрита врачи называют травму жировой клетчатки почки (имеется в виду открытая или закрытая травма поясницы), в результате чего инфекция попадает непосредственно в жировую ткань. Воспаление возникает не обязательно сразу после травмы, иногда по прошествии некоторого времени в области образовавшейся гематомы.
Основной причиной вторичного паранефрита чаще всего являются бактериальные инфекции самой почки, такие как острый пиелонефрит. Тяжёлое гнойно-деструктивное воспаление (абсцесс, карбункул, пионефроз), являющееся осложнением острого пиелонефрита, способно прорваться в близлежащие ткани и вызвать гнойный паранефрит. Бактериальный патоген может проникнуть восходящим путём из нижних отделов мочевыделительной системы. Не исключена возможность попадания болезнетворных микробов из отдалённых инфицированных органов и систем организма, таких как:
- мочевой пузырь,
- жёлчный пузырь,
- миндалины,
- околоносовые пазухи.
В этих случаях паранефрит развивается в результате размножения патогенных бактерий, попадающих в почку через кровь или лимфу.
Возбудителями первичного паранефрита в большинстве клинических случаев являются грамположительные патогены. Развитие вторичной инфекции обусловлено чрезмерным размножением условно патогенных для человека микроорганизмов, таких как энтеробактерии — протей или кишечная палочка.
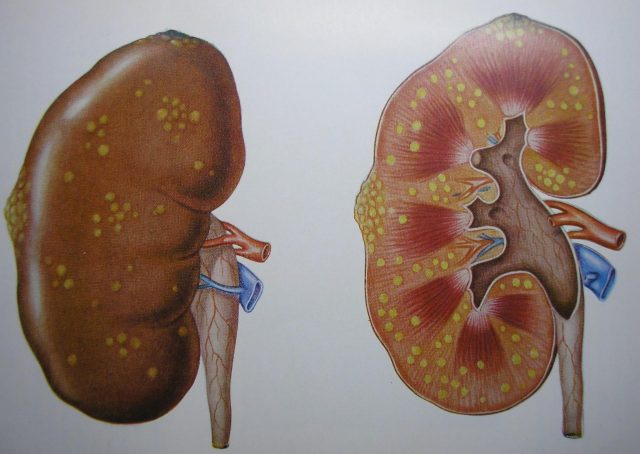
Гнойное воспаление почки вызвано стафилококком, распространяющимся гематогенно (через кровь)
Вероятность развития паранефрита повышается при плохом общем состоянии иммунитета или самих почек. Важную роль играет своевременное лечение острого пиелонефрита. Если заболевание запущено, высок риск присоединения паранефрита.
В настоящее время благодаря широкому применению антибиотиков паранефрит диагностируется всё реже.
Хронический паранефрит вызван продолжительным (часто обостряющимся) воспалением паранефральной клетчатки в результате длительного воспаления почек, например, при мочекаменной болезни. В некоторых случаях хронический паранефрит возникает после хирургического вмешательства на почках. В процессе воспаления околопочечная жировая клетчатка частично заменяется фиброзной соединительной тканью. Из-за прогрессирующего сдавления рубцовой тканью органов мочевыделительной системы существует опасность развития гидронефротической трансформации (расширения лоханки и чашечек), хронической почечной недостаточности (ХПН), стойкого повышения артериального давления.
Факторы риска развития паранефрита включают:
- задержку мочеиспускания,
- обструкцию мочевых путей,
- наличие камней в мочевыделительной системе,
- дисфункцию мочевого пузыря (утрату тонуса или чрезмерную спастичность),
- сахарный диабет.
Симптомы заболевания
Паранефрит чаще всего имеет острое начало, но его симптомы можно легко спутать с проявлениями многих других заболеваний мочевыделительной системы. К неспецифическим симптомам можно отнести:
- резкий подъём температуры до 39–40 градусов Цельсия, озноб,
- нарастающую боль в области поясницы со стороны поражённой почки,

Повышенная температура, боль, напряжение мышц и выпячиванение в области поясницы — первые симптомы паранефрита
- усиление болевых ощущений на вдохе, их иррадиация (распространение) в область бедра, живота или плеча.
При пальпации в районе больной почки можно обнаружить локальное мышечное напряжение, отмечается боль при надавливании. Если терапия вовремя не начата, то уже спустя несколько дней в поражённой области будет отчётливо прощупываться скопление плотного воспалительного инфильтрата. Что касается специфических симптомов, то к ним можно отнести:
- явную отёчность над местом, где происходит воспалительный процесс,
- выраженное покраснение кожи над поражённой почкой,
- выпячивание под кожей в месте поражения (появляется не сразу, а спустя несколько дней от начала воспалительного процесса),
- признаки гнойной интоксикации, такие как тошнота, рвота, отсутствие аппетита, общий упадок сил и ухудшение самочувствия.
У больного отмечается сокращение количества мочи, её помутнение и выпадение осадка при отстаивании. Пациенты, у которых имеются хроническиее заболевания почек, не должны игнорировать этот симптом. Очень важно не пропустить переход пиелонефрита в паранефрит, пройдя обследование у нефролога или уролога.
Болевые ощущения вынуждают пациента искать положение, при котором дискомфорт будет не так интенсивен. Часто пациент сгибается в пояснице, как правило, наклоняясь в сторону здоровой почки. Симптомы хронического паранефрита менее выражены. Больной жалуется на тупые боли в состоянии покоя и при пальпации в пояснице на стороне поражения, субфебрильную температуру тела.
Характерный симптом паранефрита, который вовремя адекватно не лечится, это распространение воспаления на большую поясничную мышцу, что со временем приводит к невозможности нормально разгибать ногу в тазобедренном суставе.
Диагностика
Паранефрит требует своевременной диагностики, поскольку способен маскироваться под другие заболевания почек. Первичный осмотр и пальпацию проводит нефролог — медицинский специалист, занимающийся вопросами почечных заболеваний различной степени тяжести. Наиболее достоверным диагностическим методом является чрескожный прокол околопочечной ткани специальным инструментом (троакар) с целью определения наличия гноя, указывающего на острый паранефрит. Впрочем, если гной при исследовании не обнаружен, это не гарантирует отсутствие заболевания. В этом случае могут назначаться дополнительные методы обследования:
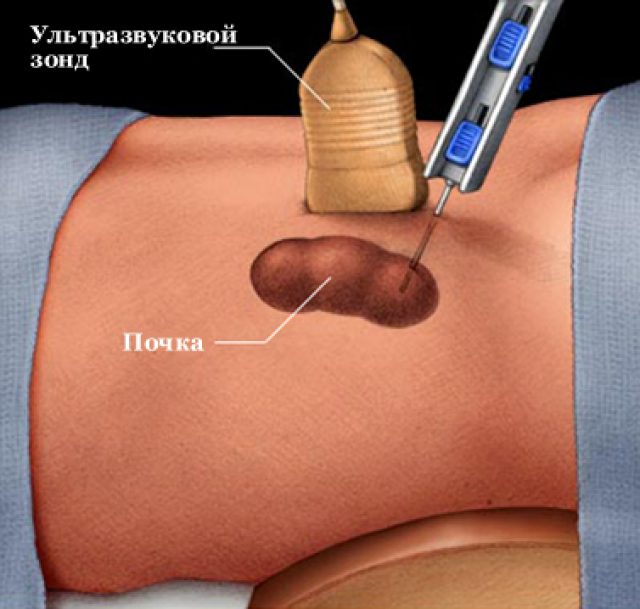
Диагностический прокол околопочечной ткани под контролем УЗИ — наиболее надежный метод диагностики гнойного паранефрита
- рентгенография — при заболевании демонстрирует сглаживание или отсутствие контуров почек на снимке из-за наличия инфильтрата в поясничной области,
- УЗИ почек — показывает общее состояние почек и присутствие инфильтратов (скоплений крови с лимфой),
- КТ — послойное исследование внутреннего состояния органа (метод показан при остром гнойном паранефрите),
- экскреторная урограмма — рентгенологический метод исследования с применением контрастного вещества, показывает деформацию чашечно-лоханочного аппарата из-за пережатия воспалительным инфильтратом,
- общий анализ мочи — при наличии инфекционного воспаления будет характеризоваться выделением белка с мочой (альбуминурией), наличием гноя в моче (пиурией) и бактериурией.
Способы лечения
При первых подозрениях на инфильтративный процесс в почках и околопочечной ткани — следует немедленно обращаться к специалисту. Заболевание лечат исключительно в условиях стационара. Потеря драгоценного времени может обернуться тяжёлыми осложнениями вплоть до летального исхода. Самолечение недопустимо.
При отсутствии очагов гнойного воспаления — в стадии инфильтрации — заболевание лечат консервативно с применением комплекса мер, состоящих из антибактериальной терапии и введения дезинтоксикационных препаратов. В случае подтверждения развития гнойного процесса единственным эффективным методом лечения считается хирургическое вмешательство — дренирование гноя.
Медикаментозная терапия
Основа медикаментозного лечения — это применение антибактериальных препаратов и сульфаниламидов. Применяют антибиотики следующих групп:
- фторхинолоны,
- цефалоспорины (Цефуроксим, Цефаклор)
- полусинтетические пенициллины (Ампициллин),
- макролиды (Эритромицин, Азитромицин).
Обязательным является детоксикационное и восстановительное лечение — вводится глюкоза, соль и коллоидные растворы, витамины, лекарства для поддержки сердца. Переливание крови осуществляется по необходимости. Внутривенные инфузии дезинтоксикационных препаратов помогают избавиться от симптомов отравления организма токсическими продуктами из-за нарушения почечной функции. Анальгетики и нестероидные противовоспалительные средства уменьшают болевую симптоматику, но могут искажать клиническую картину, поэтому должны применяться под контролем врача. Для поддержки иммунитета могут быть назначены инъекции иммуномодуляторов. Применение антибиотикотерапии и активных терапевтических мероприятий на ранней стадии острого паранефрита у некоторых пациентов позволяет достичь регрессии воспалительного процесса, что приводит к выздоровлению без хирургического вмешательства.
Хирургическое вмешательство
При наличии гноя любой локализации или прогрессировании болезни с нарастанием симптомов интоксикации в течение 3–5 дней, несмотря на консервативное лечение, показана срочная хирургическая операция по очищению околопочечных тканей от гнойного содержимого. Иногда для удаления гноя достаточно чрескожной пункции под контролем ультразвукового сканирования. Противопоказания к хирургическому вмешательству отсутствуют, поскольку дренирования гнойных очагов является жизненно важной манипуляцией. Наличие гнойного процесса в околопочечной области — опасное состояние, резко ухудшающее течение любого сопутствующего заболевания.
Операцию проводят под общей или местной анестезией путём прямого доступа через разрез около 10–15 см в пояснице (люмботомия) над местом поражения. Место скопления гноя может быть определено перед вмешательством с помощью УЗИ-диагностики. В зависимости от величины и расположения очага или очагов будет произведён разрез определённой локализации и соответствующего размера. Рассекается кожа, позадипочечная фасция и раздвигаются мышечные волокна. Если заболевание осложнено разлитым гнойным воспалением забрюшинного пространства, то разрез будет составлять не менее 20 см. Гной из почечной ткани эвакуируют, очищая каждый отдельный очаг воспаления, а образовавшиеся полости промывают дезинфицирующим раствором. Затем ткани послойно ушиваются, а послеоперационная рана дренируется. При множественных гнойных очагах в каждый карман, где был гной, вставляется специальный марлевый тампон или трубка, по которой будут стекать остатки гноя и воспалительный экссудат до того момента, пока орган полностью не очистится. Эти приспособления выводятся в заднюю часть хирургического разреза, который ушивают не до конца, оставляя место для выведения трубочек и тампонов (их постепенно вынимают в течение 2–3 суток).
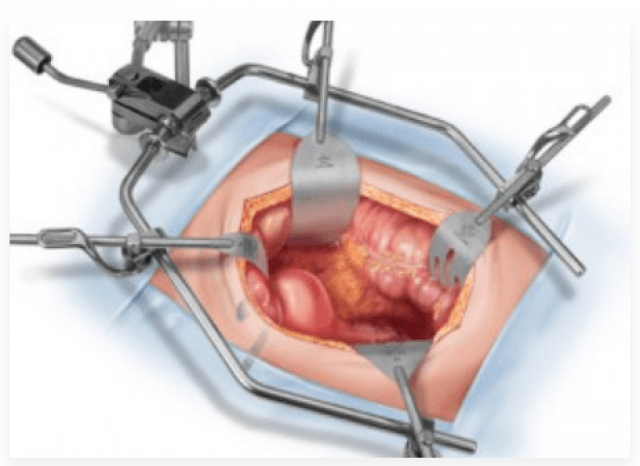
Операция на почке при гнойном воспалении проводится через открытый разрез
При вторичном гнойном паранефрите, вызванном мочевыми камнями, необходимо выполнить также хирургическое удаление конкрементов. В сложных случаях заболевания, когда ткань почки не подлежит восстановлению, операцию заканчивают радикально — удалением органа. При остром паранефрите почечного происхождения (пионефроз, карбункул почки), если есть показания для удаления почки, и состояние пациентов тяжёлое, целесообразно провести операцию в два этапа: сначала — открытие и дренаж абсцесса забрюшинного пространства, затем — нефрэктомия через 2–3 недели с учётом состояния пациента.
Оперативное лечение хронического паранефрита включает удаление изменённого паранефрического волокна, дренирование забрюшинного региона. В послеоперационном периоде назначают введение антибактериальных препаратов (лучше цефалоспоринов или фторхинолонов) с широким спектром антимикробной активности.
После хирургического вмешательства пациент остаётся в стационаре, где проходит ещё несколько недель терапии. Полость, в которой присутствовал гной, ежедневно промывают антисептическим раствором через дренажи. Если требуется, терапию дополняют дезинтоксикационными препаратами. Противопоказания к двигательной активности у пациентов отсутствуют и, как правило, уже на следующий после вмешательства день пациент может передвигаться по палате. Швы снимают спустя 2 недели.
Диетическое питание
Способ питания во время острой или хронической болезни почек должен помочь защитить почки от дальнейшего повреждения. Это означает ограниченное употребление некоторых продуктов. В то же время важно получать достаточное количество питательных веществ, соблюдая правильный баланс калорий и минералов. Лечащий врач может порекомендовать пациенту консультацию с диетологом, который подберёт оптимальный рацион с учётом состояния почек и формы заболевания. Общие же правила подразумевают ограничения в рационе соли, сахара и любых сладостей, жиров и красного мяса. Показана диета, богатая фруктами, овощами, молочными продуктами, домашней птицей, фасолью, семенами и орехами.
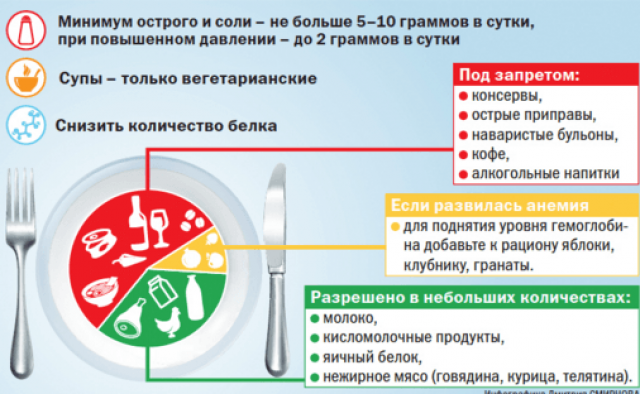
При заболеваниях почек показано жесткое ограничение потребления хлорида натрия с едой
Натрий — это минерал, который естественно присутствует во многих продуктах питания. Наибольшее его количество находится в поваренной соли. Натрий влияет на водно-солевой баланс клеток организма и обеспечивает сохранение в крови минеральных веществ в растворимом состоянии. Здоровые почки контролируют уровень натрия. Но если их функция нарушена из-за болезни, то в организме накапливается лишняя соль и жидкость. Это может вызвать ряд проблем, таких как одышка, затруднение в работе сердца и почек. Ниже представлены простые советы для сокращения натрия в рационе:
- Избегайте поваренной соли и приправ с высоким содержанием натрия (соевый соус, морская соль).
- Готовьте домашнюю еду, так как большинство блюд фастфуда содержит много натрия (в качестве консерванта).
- Используйте натуральные специи и травы вместо соли.
- Держитесь подальше от магазинных полуфабрикатов — они, как правило, содержат большое количество натрия.
- Изучайте этикетки при покупке и выбирайте продукты с низким содержанием натрия.
- Промывайте консервы (овощи, бобы, мясо) холодной водой перед подачей на стол.
Фосфор и кальций — минералы, которые важны для здоровья и сил. Но при нарушении функции почек, мочевыделительная система не справляется с выведением этих минералов, вызывая дисбаланс в организме. В этом случае необходимо ограничить также молочные продукты, мясо птицы и рыбу. Продукты с высоким содержанием кальция, как правило, имеют высокий уровень содержания фосфора.
Другие возможные ограничения в еде зависят от состояния почечной функции конкретного больного. Что касается жидкости, то при незначительных нарушениях функции почек ограничивать её употребление нет необходимости. Но если состояние ухудшается, то решение о дальнейших ограничениях принимает лечащий врач.
Физиотерапия
Физиотерапевтическое лечение показано при хронической форме заболевания во время отсутствия обострений, а также в качестве реабилитации после перенесённой острой формы паранефрита. Назначают:
- диатермию — метод электролечения, заключающийся в местном или общем воздействии на организм пациента переменным электрическим током высокой частоты, что приводит к повышению температуры в органах и тканях,
- грязевые аппликации и горячие ванны,
- электрофорез с гиалуронидазой, алоэ (укрепляющие агенты) — чрескожное введение лекарств под воздействием постоянного электрического тока.
Уместность применения народных методов лечения
Лечение перинефрита народными средствами неэффективно и даже опасно, так как приводит к прогрессированию воспалительного процесса и потере ценного времени на лечение методами традиционной медицины. В частности, область острого гнойного воспаления ни в коем случае нельзя греть с помощью местных компрессов, ускоряющих распространение гнойных очагов.
Прогноз лечения и осложнения
Послеоперационные осложнения включают возобновление гнойного воспаления в тканях, угрожающее проникновением инфекции в кровь (сепсисом) и её распространением по всему организму, что является смертельно опасным состоянием. Поэтому вскрытие и тщательное очищение каждого гнойного очага в ходе операции имеет решающее значение для благоприятного исхода.
Адекватная и своевременная терапия первичного гнойного паранефрита имеет хороший прогноз. Что касается вторичного паранефрита, то результат лечения зависит от многих индивидуальных факторов, в частности, от состояния тканей почки, окружённой жировой капсулой. Прогноз в связи со вторичной формой заболевания, поскольку она является осложнением урологических заболеваний, зависит от природы последних.
Профилактика
Основным направлением в профилактике этого заболевания является своевременное лечение инфекционных заболеваний мочевыводящей системы, предупреждение распространённых гнойных осложнений при абдоминальной и тазовой патологии.
Заботиться о здоровье почек нужно ежедневно
Важно поддерживать нормальное функционирование иммунной системы. Для этого рекомендуется периодически посещать специалиста для оценки иммунного статуса, а при наличии хронических заболеваний почек — важно соблюдать питьевой режим и правильно питаться, чтобы обеспечить организм всеми необходимыми веществами, исключив вредные продукты.
Гнойное воспаление почек: видео
Своевременная диагностика и адекватная антибиотикотерапия позволяют купировать большинство случаев острого паранефрита на начальной инфильтративной стадии без хирургического вмешательства. Тщательная хирургическая санация очагов абсцесса при гнойном воспалении обеспечивает высокие шансы на сохранение органа и его функций.