Спинной мозг человека покрыт миелиновой оболочкой, которая защищает его от повреждений. Особенно опасно поражение участка нервных волокон, расположенных в области шеи. В результате разнообразных причин возможно развитие миелопатии шейного отдела позвоночника. Состояние развивается чаще у пациентов среднего и преклонного возраста, но может диагностироваться у молодых людей.
Что представляет собой заболевание
Миелопатия шейного отдела позвоночника представляет собой заболевание, характеризующееся повреждением спинномозговой оболочки и появлением дискомфорта или сильных болей в области шеи. Состояние сопровождается недостаточным поступлением крови к отдельному участку спинного мозга.
В результате постоянного дефицита крови и питательных веществ нарушаются обменные процессы в оболочке. При движении нервные окончания защемляются, появляются неприятные симптомы разной степени тяжести.
Причины заболевания
Наиболее частыми предрасполагающими факторами считаются следующие:
- оперативные вмешательства на позвоночнике,
- травмы в области шеи, кровоизлияния в спинной мозг,
- профессиональная деятельность, связанная с длительным нахождением в одном положении,
- миалгии (воспаление мышц) в острой или хронической форме,
- тяжёлые физические нагрузки, переутомление,
- опухоли спинного мозга,
- занятия профессиональным спортом,
- сбой обменных процессов,
- защемление спинного мозга при резком повороте головы,
- возрастные изменения в позвоночнике, провоцирующие защемление или сдавление спинного мозга,
- атеросклероз сосудов, провоцирующий ухудшение кровоснабжения шейного отдела позвоночника,
- межпозвоночная грыжа,
- инфекционные заболевания тяжёлой формы,
- частое переохлаждение организма,
- рассеянный склероз (заболевание нервной системы, характеризующееся поражением спинного мозга в разных отделах позвоночного столба),
- врождённые аномалии в строении позвоночного столба.
Частая причина миелопатии — остеохондроз, сопровождающийся постепенным разрушением хрящевой ткани межпозвоночного диска и смещением позвонков с последующим защемлением нервных окончаний.
Виды болезни
В зависимости от течения болезни специалисты выделяют острую миелопатию с выраженными симптомами, а также хроническую форму, характеризующуюся регулярными периодами ухудшения состояния пациента.
С учётом причин можно назвать несколько разновидностей болезни:
- инфекционную,
- травматическую,
- эпидуральную (при кровоизлиянии в спинной мозг),
- метаболическую (следствие нарушения обмена веществ),
- ишемическую (результат атеросклеротических поражений сосудов),
- компрессионную (развивается при возрастных изменениях позвоночного столба),
- вертеброгенную (следствие остеохондроза или межпозвоночной грыжи).

При выраженных симптомах и развитии осложнений специалисты говорят о тяжёлой форме болезни, а в остальных случаях диагностируют лёгкое течение миелопатии.
Симптомы и признаки
Шейная миелопатия считается наиболее сложной формой. У многих больных первым признаком заболевания выступает скованность движений. Пациенты говорят о появлении таких симптомов, как:
- дискомфорт в области шеи при повороте головы,
- жжение и боль при длительном нахождении в одном положении,
- слабость рук, онемение, снижение их чувствительности,
- головные боли, головокружение,
- потемнение в глазах, мелькание мушек,
- повышение или понижение артериального давления,
- снижение работоспособности, ухудшение памяти,
- нарушение координации,
- слабость, сонливость.
Основным симптомом считается боль, интенсивность которой зависит от степени поражения миелиновой оболочки.
Диагностика
Первым этапом диагностики будет выявление степени интенсивности болевых ощущений. Далее врач определяет наличие осложнений. Обязательно требуется общий и биохимический анализы крови, исследование рефлексов больного.
Если предположительной причиной нарушения стала травма, необходимо сделать рентгенографию шейного отдела позвоночника или компьютерную томографию. Дополнительным методом диагностики будет миелография — процедура, при которой пациенту внутривенно вводят контрастное вещество и делают серию рентгеновских снимков для выявления степени поражения спинномозговой оболочки.
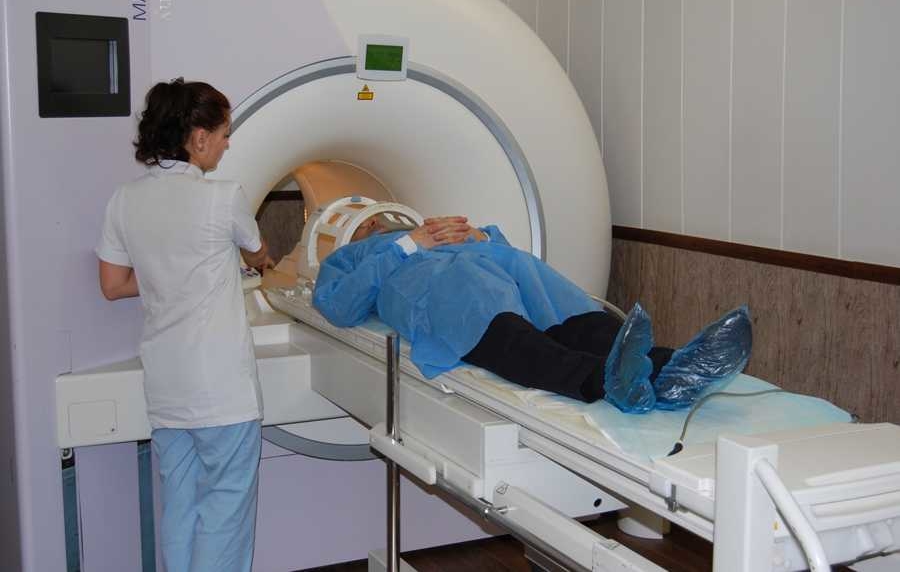
Для получения более точной картины и выявления степени поражения тканей проводится МРТ (магнитно-резонансная томография). На сегодняшний день метод считается самым достоверным и безопасным.
Методы лечения
Для устранения неприятных симптомов специалисты сегодня используют медикаменты, народные средства, физиотерапевтические методы. В тяжёлых случаях показано оперативное вмешательство.
Медикаментозная терапия
Схема лечения миелопатии зависит от причины её возникновения, а также степени тяжести состояния больного. Чаще всего назначаются антибактериальные препараты, витамины, нестероидные противовоспалительные средства (НПВС), миорелаксанты и гормональные медикаменты.
| Группа медикаментов | Препараты | Действие |
| Антибиотики | Ципрофлоксацин, Амоксиклав, Азитрал | Помогают снять воспаление в области поражения, предотвращают распространение процесса на близлежащие ткани и весь спинной мозг |
| Миорелаксанты | Сирдалуд, Мидокалм | Расслабляют мускулатуру в области шеи, устраняют боль. Используются короткими курсами |
| Нестероидные противовоспалительные средства | Индометацин, Наклофен, Диклофенак | Предотвращают развитие осложнений, уменьшают болевые ощущения |
| Витамины группы В | Пиридоксин, Цианокобаламин, Тиамин, Мильгамма, Нейрорубин | Нормализуют обменные процессы в нервных окончаниях и спинномозговой оболочке |
| Спазмолитики | Папаверин, Дротаверин | Снимают спазм мышечных волокон, предотвращают застой крови в области шеи |
| Глюкокортикоиды | Преднизолон, Гидрокортизон, Дексаметазон | Применяются при тяжёлом течении заболевания, помогают остановить прогрессирование процесса, устраняют острую боль |
Любое из средств используется курсами и только после обследования. Дозировку определяет врач.
Без медикаментов
При лёгком течении болезни и отсутствии осложнений можно улучшить состояние больного с помощью физиотерапевтических процедур. Наиболее эффективными будут следующие:
- Массаж — эффективный метод, позволяющий нормализовать кровообращение в зоне поражения и расслабить мышцы. Курс состоит из 10–15 сеансов с периодичностью 2–3 дня.
- Иглоукалывание — действенный способ лечения миелопатии. Процедура проводится только в стационаре, специалист вводит тончайшие иглы в нужные точки, стимулируя обменные процессы и регенерацию тканей. Количество сеансов индивидуально, обычно достаточно 5–7 сеансов.
- Парафинотерапия назначается при отсутствии признаков воспаления, когда миелопатия вызвана травмами, недостаточным поступлением крови к спинному мозгу в области шеи, нарушением обмена веществ. Тёплый парафин помогает снять боль, стимулирует восстановление тканей. Курс — 10 сеансов с периодичностью 2 дня.
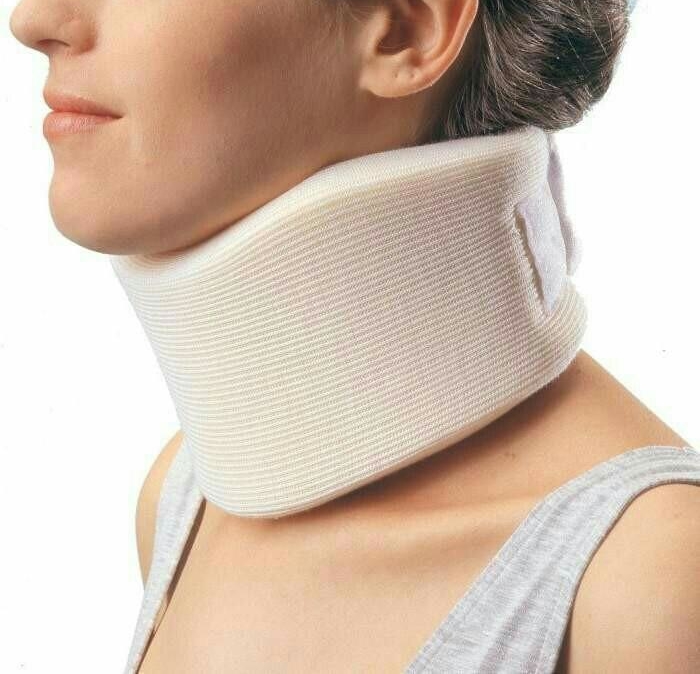
Так выглядит воротник Шанца
Дополнительно специалист может порекомендовать пациенту носить воротник Шанца, ослабляющий напряжение в воротниковой зоне.
Хирургическое вмешательство
Операция при миелопатии показана в случае, когда болезнь вызвана переломом позвонком, образованием опухоли или грыжи, запущенным остеохондрозом со смещением позвонков. Обычно пациенту делают ламинэктомию или дискэктомию.
Первый метод заключается в удалении дуги позвонка для снижения давления на спинной мозг. Второй — в устранении поражённого межпозвоночного диска и замещении его на имплант с последующим исправлением положения соседних позвонков.
Народные средства
Многие пациенты в домашних условиях прибегают к рецептам нетрадиционной медицины для облегчения своего состояния. Специалисты предупреждают, что самолечение не только неэффективно, но и опасно. Это связано с тем, что при использовании неправильного подхода развиваются осложнения.
Именно поэтому использовать народные средства при шейной миелопатии настоятельно не рекомендуется, особенно без предварительного обследования.
Упражнения
Почти всегда назначается курс лечебной физкультуры (ЛФК). Под наблюдением врача больной выполняет специальные упражнения, позволяющие улучшить его состояние. Следует ежедневно выполнять упражнения, нормализующие кровообращение и снимающие спазм мышц. Наиболее простыми и эффективными считаются следующие:
- Медленные наклоны головы вперёд и назад с задержанием в каждом положении на 2–3 секунды. Повторить 5 раз в каждую сторону.
- Наклоны головы вправо и влево с задержанием в каждом положении на 2–3 секунды. В каждую сторону сделать по 5–7 движений.
- Повороты головы в стороны, задержка в каждой позиции на несколько секунд. Повторить 5 раз.
- Медленные вращения головы по часовой стрелке и против неё. По 20–30 секунд в каждую сторону.

Перед выполнением упражнений необходимо в обязательном порядке проконсультироваться с врачом. В остром периоде, при сильных болях подобные манипуляции противопоказаны.
Рекомендации к образу жизни
Пациентам с миелопатией необходимо соблюдать общие рекомендации, предполагающие правильное питание, нормализацию режима труда и отдыха. Помимо этого, следует приобрести ортопедический матрас и подушку. Это позволит избежать застоя крови во время сна.

Ортопедическая подушка
В остром периоде стоит отказаться от тренировок, тяжёлых физических нагрузок, больше отдыхать. Важно не находиться длительное время в одном положении, при котором создаётся давление на шейные позвонки.
Прогноз, возможные осложнения
При своевременном выявлении и лечении заболевания прогноз будет благоприятным. После курса лечения необходимо прислушиваться к рекомендациям врача и выполнять упражнения. Даже при возникновении необходимости оперативного вмешательства пациент полностью восстанавливается через некоторое время. Отсутствие лечения и игнорирование симптоматики приводит к развитию осложнений, таких как:
- потеря чувствительности верхних конечностей,
- ослабление мышц рук, вплоть до полной обездвиженности,
- нарушение функционирования органов малого таза,
- защемление нервных окончаний,
- омертвление участка спинного мозга в результате сдавления его при смещении позвонков.
Наиболее опасное осложнение — полная обездвиженность больного.
Профилактика
Для предотвращения развития миелопатии рекомендуется избегать тяжёлых нагрузок и переутомления, обеспечить себе полноценный отдых после физического труда, спать на удобной постели. Регулярные и умеренные тренировки помогут укрепить мышцы спины и шеи, плечевого пояса.
Если пациент страдает остеохондрозом, у него имеется опухоль или грыжа, следует регулярно посещать специалиста и проходить курсы лечения. При появлении первых признаков миелопатии шейного отдела позвоночника необходимо обратиться к врачу и пройти обследование.
Миелопатия шейного отдела позвоночного столба — опасное неврологическое заболевание, которое может привести к тяжёлым осложнениям. Облегчить состояние пациента помогут медикаменты, специальные упражнения и физиопроцедуры. В запущенных случаях назначается операция. При выполнении всех рекомендаций прогноз будет благоприятным.