Илеит представляет собой воспаление подвздошной кишки. Поражению подвергаются все слои кишечника — на его стенках образуются полипы, язвы, гранулёмы, трещины, рубцы, В результате происходит сужение просвета кишки и ухудшение всасываемости питательных веществ из пищи. Заболевание проявляется чаще всего у молодых людей в возрасте от 20 до 40 лет. Вероятность развития болезни выше у мужчин, чем у женщин. Жители мегаполисов болеют илеитом в два раза чаще, чем те, кто проживает в сельской местности.
Формы болезни
В зависимости от локализации илеит может быть изолированным, сочетаться с воспалительными процессами в ЖКТ или поражать весь кишечник. Наибольшее распространение имеет терминальный илеит, характеризующийся поражением конечного отдела подвздошной кишки.
В международном классификаторе болезней десятого пересмотра (МКБ-10) илеит зарегистрирован под номером К50.
По причине возникновения выделяют такие формы илеита, как:
- инфекционная — обусловлена деятельностью патогенных микроорганизмов,
- паразитарная — вызвана наличием гельминтов в кишечнике,
- алиментарная — связана с несбалансированным питанием,
- токсическая — развивается в результате воздействия алкоголя и других вредных веществ,
- медикаментозная — является следствием длительного и бесконтрольного приёма лекарств,
- ферментативная — обусловлена дефицитом необходимых для переваривания пищи ферментов,
- послеоперационная — возникает как осложнение после хирургического вмешательства.
Илеит также может быть вызван другим заболеванием или являться первичным. С учётом активности ферментов врачи выделяют атрофический и неатрофический илеит. По характеру течения воспаление способно протекать с осложнениями или без в трёх формах:
- лёгкой,
- среднетяжелой,
- тяжёлой.
В зависимости от особенностей бывает:
- острый илеит (воспаляется подвздошная кишка),
- хронический еюноилеит, сопровождающийся нарушением всасывания питательных веществ,
- еюноилеит, осложнённый синдромом непроходимости тонкого кишечника (тощая и подвздошная кишки воспаляются, нарушается процесс прохождения каловых масс по кишечнику).
Причины заболевания
Илеит способен развиваться остро или протекать в хронической стадии. В первом случае причиной чаще всего становятся бактерии и вирусы. Инфекционная форма обусловлена проникновением в подвздошную кишку иерсиний, сальмонелл, стафилококков, кишечной палочки.
Хронический илеит вызван низкой двигательной активностью, несбалансированным питанием (злоупотреблением жирной и острой едой) и сопутствующими заболеваниями (панкреатитом, жёлчнокаменной болезнью, туберкулёзом, язвой, брюшным тифом).
Острая и хроническая формы обусловлены такими причинами, как:
- Глистные инвазии.
- Отравления ядами.
- Злоупотребление алкоголем.
- Табакокурение.
- Хирургические операции.
- Генетическая предрасположенность.
- Бесконтрольное или длительное использование лекарственных препаратов.
Симптомы
Илеит не имеет характерных симптомов, в связи с чем о наличии заболевания можно судить только по косвенным признакам.
Обратиться к врачу и пройти обследование необходимо в том случае, если наблюдаются:
- тошнота и рвота,
- быстрая потеря веса,
- диарея,
- метеоризм,
- снижение общего жизненного тонуса и работоспособности,
- систематические боли в подвздошной области справа,
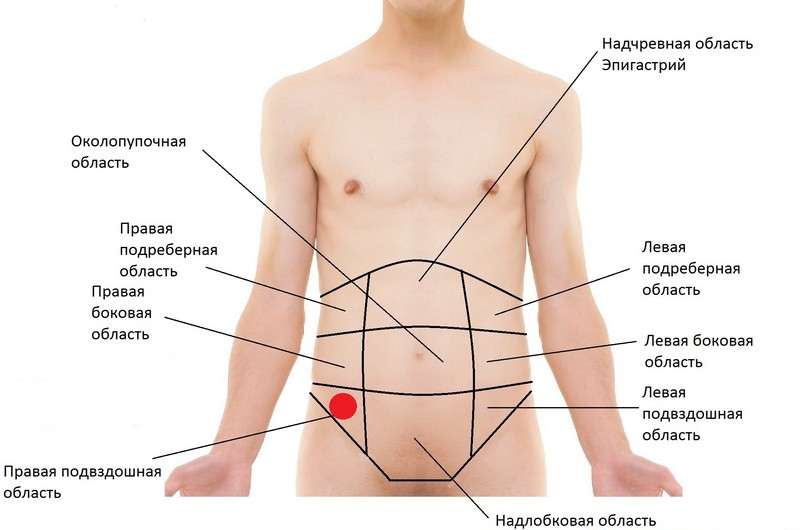
- боль в животе сразу после употребления продуктов питания.
Вместе с поражением стенок кишечника илеит проявляется нарушением работы в других системах организма. О наличии заболевания косвенно будут свидетельствовать:
- моноартрит,
- стоматит,
- жировая дистрофия печени,
- кожные высыпания,
- заболевания мочевыводящих путей (цистит, пиелонефрит).
Диагностика
Илеит тяжело поддаётся диагностике. Это связано с тем, что схожие симптомы имеет большое количество заболеваний желудочно-кишечного тракта.
Для установления и подтверждения диагноза используют:
- Лабораторные исследования. Для выявления воспалительных изменений назначается биохимический анализ крови. Вирусологическое и бактериологическое исследование кала даёт возможность выявить снижение ферментативной активности и наличие крови, определить объём непереваренных пищевых волокон.
- Рентгенография. Даёт возможность обнаружить свищи, язвы и стриктуры в кишечнике, с помощью применения бария определить моторику кишечника и его непроходимость.
- Ультразвуковое исследование. Даёт возможность оценить состояние кишечной стенки, присутствие асцита и других состояний.
- Компьютерная томография. Позволяет дать оценку состоянию внутренних органов брюшной полости и выработать стратегию лечения.
- Гастроскопия. Необходима для исключения заболеваний начального отдела кишечника.
Диагностическим мероприятиям должна предшествовать консультация гастроэнтеролога — специалист поможет определиться с симптомами и установит оптимальный ход диагностики.
Методы лечения илеита
Медикаментозная терапия острой формы заболевания производится в стационаре. После определения чувствительности возбудителей болезни к антибиотикам назначаются антибактериальные препараты. Одновременно с этим могут использоваться лекарства, останавливающие диарею, ферментные препараты, витамины и пробиотики. Режим питания и рацион в острой стадии регламентируются лечащим врачом.

Лечение хронической формы илеита основано на диете. Её суть заключается в том, что из рациона исключаются следующие продукты:
- концентрированные фруктовые соки и газированные напитки,
- жирные сорта мяса, колбасы и другие мясные полуфабрикаты,
- закрутки, маринады и копчёности,
- огурцы, горчица, хрен, капуста,
- кисломолочные продукты,
- острые специи,
- весь фастфуд и свежая выпечка.
Основу меню составляют отварное мясо, курица, рыба, каши, компоты. Питаться при илеите следует, придерживаясь дробного принципа: пища должна поступать в организм часто, маленькими порциями.
В лечении илеита хорошую эффективность имеют народные средства:
- Отвар из алтея лекарственного. Обладает успокаивающим действием по отношению к стенкам кишечника. Для его приготовления необходимо 5 г сухого сырья поместить в стакан ёмкостью 250 мл и полностью заполнить кипятком. Через 30 минут состав необходимо процедить через марлю. Принимать отвар следует по 1 стакану трижды в день за 20 минут до еды.
- Анисовый чай. Улучшает пищеварение, способствуя лучшему усвоению питательных веществ из пищи, обладает противовоспалительным действием. Готовится путём заваривания 2 чайных ложек сырья в пол-литровом заварнике. Пить чай следует после двадцатиминутного настаивания накануне каждого приёма пищи по 1 чашке.
- Отвар из шалфея лекарственного. Обладает способностью заживлять раны и подавлять активность болезнетворной микрофлоры кишечника. Для приготовления снадобья необходимо 15 г сухих листьев растения поместить в банку ёмкостью 0,5 литра и заполнить тару кипятком. Через 40 минут отвар нужно отфильтровать через марлю. Пить состав следует 3-4 раза в день накануне приёма пищи по 150-200 мл.
Основу лечения илеита составляют медикаменты, диета и народные средства. Оперативное вмешательство используется только при возникновении осложнений.
Возможные осложнения
Наиболее опасными осложнениями, требующими оперативного вмешательства, являются:
- кишечная непроходимость,
- внутреннее кровотечение,
- прободение кишечной стенки с образованием абсцессов, перитонита, брюшных спаек.
При отсутствии лечения запущенный илеит способен привести к истощению организма, вызвать нарушения в работе большого количества органов и систем.
Профилактика
Предупреждения возникновения и развития илеита заключается в отказе от курения и употребления спиртных напитков, снижении количества жирной и острой пищи. Действенной профилактической мерой является активный образ жизни и регулярные физические нагрузки. Избежать заболевания помогут также регулярные медицинские осмотры (не реже раза в год).
При своевременном выявлении илеит поддаётся успешному лечению и не представляет смертельной опасности для человека.